Можно ли избавиться от розацеа навсегда? Все, что нужно знать о заболевании


Красные горящие щеки, сосудистые звездочки, высыпания… С такими неприятными симптомами на лице сталкиваются многие, однако не все знают, что так проявляется распространенное заболевание кожи – розацеа. Почему оно возникает, чем опасно и как его лечить? Разбираем клинические случаи и последние медицинские исследования.
Определение болезни и причины ее появления
Розацеа («розовые угри» в переводе с латыни) – это хроническое неинфекционное заболевание, поражающее преимущественно кожу лица. Характеризуется появлением красных пятен на щеках, на фоне которых отчетливо видны переплетения расширенных подкожных капилляров, а также жжением, болезненной чувствительностью, угревыми высыпаниями (прыщами). Если болезнь не лечить, симптомы будут усиливаться, распространяясь на нос, лоб и веки, доставляя при этом немалый дискомфорт.
В большинстве случаев розацеа возникает у людей в возрасте от 30 до 40 лет, чаще встречаясь у светлокожих женщин. Мужчины реже болеют, но симптомы проявляются у них тяжелее.
Наибольший уровень заболеваемости фиксируется в Северной и Восточной Европе. В России процент розацеа среди дерматологических больных составляет по разным оценкам – от 10 до 21%.
Розацеа считается заболеванием, которое возникает из-за множества факторов. Это значит, что на его появление могут влиять разные причины как внутри организма, так и вне его.
Внутренние факторы:
- наследственная предрасположенность – если у кого-то из родственников есть розацеа, вероятность появления этого заболевания выше. По опросам пациентов, в половине случаев болезнь передается по наследству. Последние исследования позволили выявить гены, которые отвечают за возникновение розацеа, и в данный момент разрабатываются тесты для выявления болезни на ранних стадиях;
- неспецифический иммунный ответ – врожденная иммунная система реагирует на раздражители необычным образом;
- нарушение регуляции сосудистого тонуса – увеличения количества клеток, которые расположены на границе между нервной и сосудистой системой;
- проблемы с ЖКТ (гастрит, язвенная болезнь желудка), сердечно-сосудистые, аутоиммунные заболевания и некоторые виды рака;
- психоэмоциональные расстройства, стресс.
Существуют также внешние триггеры, создающие благоприятные условия для развития болезни или ее обострения:
- частое и длительное пребывание под открытым солнцем без применения солнцезащитных средств;
- работа или длительное нахождение в условиях резких изменений температуры или влажности;
- чрезмерное употребление пряной и острой пищи, тонизирующих напитков, алкоголя;
- прием некоторых лекарств, таких как стероиды, препараты, расширяющие сосуды или снижающие артериальное давление;
- физическое перенапряжение;
- дисбаланс микробиома кожи, связанный с избыточной активностью микроскопических клещей Demodex (демодекоз).
Симптомы розацеа
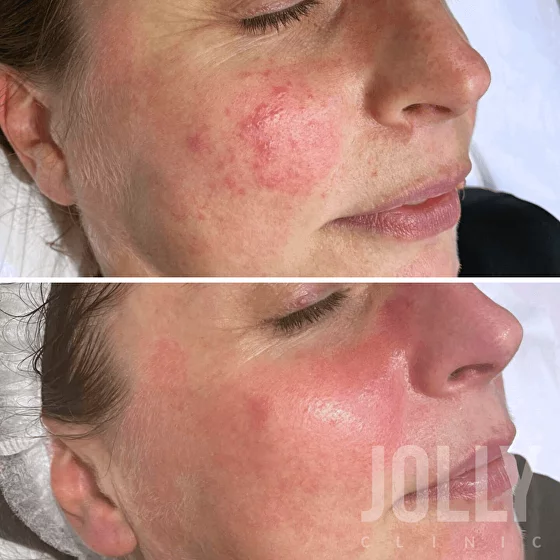
Клинические проявления довольно разнообразны и зависят от формы и продолжительности болезни, а также индивидуальных особенностей организма. Это значит, что у разных людей розацеа может выглядеть по-разному и проявляться различными симптомами. Первичные признаки болезни – периодические эритемы (покраснения) кожи, возникающие в центральной части лица.
Сначала пятна появляются только как ответная реакция на провоцирующие факторы, однако со временем приобретают постоянный характер. При этом цвет эритем варьируется от ярко-розового до красноватого или даже синюшного. Постепенно болезнь усиливается и другими симптомами:
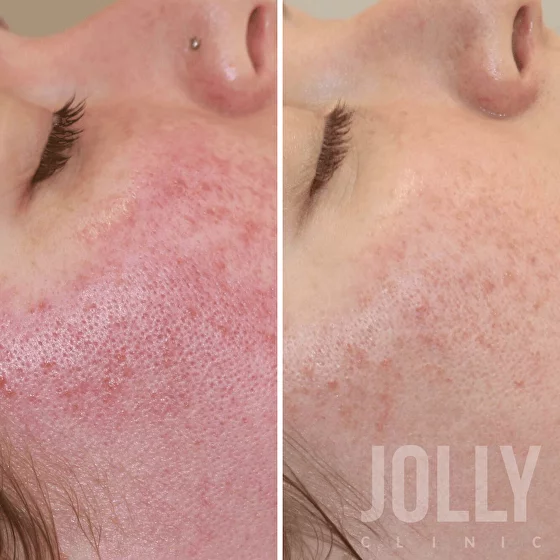
- Видимый глазу сосудистый рисунок кожи (телеангиэктазии), возникающий в результате патологического расширения капилляров. Множественные капиллярные линии, сеточки, звездочки становятся особенно выраженными на фоне стойкой красноты лица.
- Папулы и пустулы. Сначала появляются папулы – маленькие плотные бугорки на коже, которые образуются в местах, пораженных розацеа. Потом на их месте возникают пустулы – небольшие пузырьки, наполненные гноем. Элементы сыпи могут появляться не только на лице, но и на шее, плечах.
- Отечность тканей происходит из-за замедленного кровотока и застоя вен. Обычно она усиливается, когда есть воспаление и высыпания на коже.
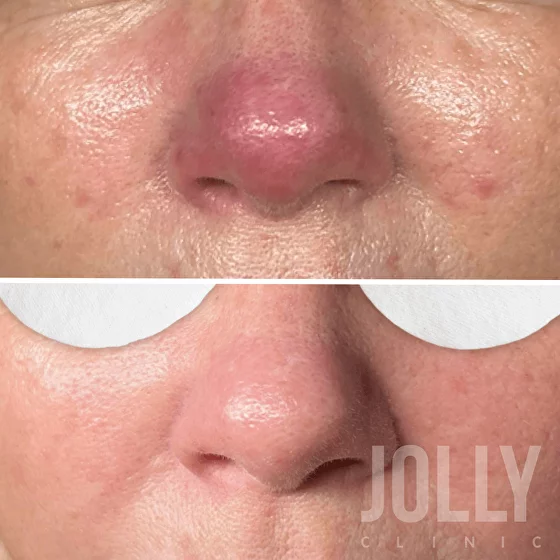
- Фимы – видимая деформация и утолщение кожи в области, пораженной розацеа. Они возникают из-за патологического разрастания соединительной ткани, сосудов и сальных желез. Обычно это происходит у мужчин. Чаще всего фимы появляются на носу (ринофима), но могут также формироваться и на других участках лица.
Если вы обнаружили у себя один из симптомов, обязательно запишитесь на консультацию к дерматологу. Розацеа всегда прогрессирует со временем и опасна тяжелыми осложнениями.
В некоторых случаях розацеа распространяется на веки, вызывая покраснение, отек и сопровождаясь чрезмерной сухостью или обильным слезотечением. Также для заболевания характерно появление зуда или жжения, усиливающегося при прикосновении к пораженной коже, повышенная жирность эпидермиса, шелушение или ощущение стянутости.
Болезнь развивается циклически, перемежая периоды обострения эпизодами выраженной ремиссии, когда симптомы становятся менее заметными. Однако, если розацеа не лечить, признаки будут усугубляться, постепенно делая лицо бугристым и асимметричным. Такие дефекты внешности способны сильно отразиться на самооценке и привести к хронической депрессии, поэтому требуют обязательного лечения уже при первичных проявлениях.
Формы розацеа
По наличию характерных признаков, возникающих на определенном этапе, можно судить об относительно закономерном развитии болезни и определять ее давность и степень тяжести. Выделяют несколько форм розацеа, характерных для большинства клинических случаев.
Эритемато-телеангиэктатическая
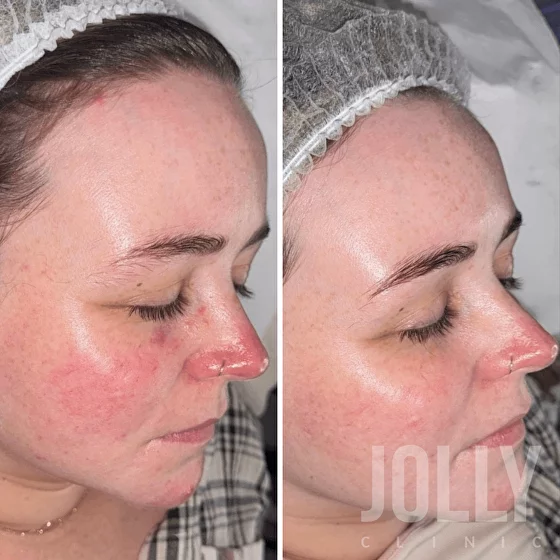
Проявляется сначала временными, а потом и постоянными покраснениями кожи (эритемами), видимыми расширенными сосудами (телеангиэктазиями) и отечностью тканей.
Папуло-пустулезная
Для этого периода характерны высыпания различной интенсивности, которые появляются фоне стойкого покраснения кожи и сосудистых проявлений.
Фиматозная
В этом случае диагностируют формирование аномальных утолщений и бугристости кожного покрова в областях поражения. Шишковидные разрастания классифицируются по месту локализации на ринофиму (нос), метафиму (лоб), гнатофиму (подбородок), отофиму (ушные раковины), блефарофиму (веки).
Ринофима
Эта форма встречается чаще других и проявляется увеличением всех частей носа. Внешняя поверхность носа становится грубой, узловатой, имеет красноватый или синюшный оттенок. Увеличивается ширина и размер сальных протоков, что приводит к повышенной секреции кожного сала, из-за чего нос постоянно выглядит жирным.
Глазная
Офтальморозацеа в основном проявляется воспалением век (блефарит) и слизистой оболочки глаз (конъюнктивит). Возможно также присоединение воспаления мейбомиевых желез (мейбомит) и рецидивирующего халязиона (воспалительное образование на краю века). При отсутствии лечения офтальморозацеа может осложняться поражением внутренних структур глаз (кератит, ирит, склерит).
Осложнения
Заболевание не представляет опасности для жизни, но, если его не лечить, не исключены осложнения, способные серьезно ухудшить качество жизни. Так, текущие воспалительные процессы в коже могут отягощаться формированием дренирующего синуса – отдельных крупных элементов неправильной формы, из которых периодически выделяется гной.
Воспалительные поражения глаз при розацеа в запущенной форме создают прямую угрозу ухудшения зрения или его потери вплоть до полной слепоты.
При розацеа на лице, проблемы с глазами выявляются у 50% пациентов. Поэтому если у вас диагностировано это заболевание, обязательно обратитесь к офтальмологу.
врач-косметолог, дерматолог Дарья Михайловна
Длительно протекающая болезнь, как правило, серьезно влияет на представление человека о собственной внешности, так как стойкие эритемы, фиматозные разрастания и другие симптомы значительно искажают черты лица и ухудшают качество кожи. На фоне этого нередко возникают депрессивные расстройства, которые могут потребовать профессиональной помощи психолога.
Как лечить розацеа?
При появлении симптомов нужно обратиться к врачу-дерматологу. Важно не откладывать визит и ни в коем случае не заниматься самолечением. Неправильно подобранные препараты и бесконтрольное применение только ухудшат состояние и без того уязвленной кожи, что может привести к образованию стойких форм розацеа лица, трудно поддающихся лечению.
Уже на первичном приеме врач может диагностировать заболевание на основе выраженных клинических признаков, жалоб пациента и аппаратной диагностки.
Многие пациенты, погуглив, самостоятельно назначают себе фототерапию, идут на IPL, который далеко не всем подходит. Потом пробуют лазер, потом еще один IPL… Все это бессистемно, кожа вместо лечения только больше травмируется, результата нет.
Надо понимать, что фототерапия показана далеко не во всех случаях, и не каждый лазер походит для лечения розацеа. Поэтому у нас в клинике представлены все световые и лазерные технологии, которые только существуют в мире. И мы подбираем комбинированное системное лечение индивидуально для каждого пациента.
врач-косметолог, дерматолог Дарья Михайловна
Выбор лечебной тактики определяется типом и тяжестью заболевания. Взять клинические симптомы под контроль помогает правильно подобранное медикаментозное и аппаратное лечение. А сбалансированное здоровое питание и щадящая уходовая косметика помогут значительно снизить риски появления рецидивов.
1. Медикаментозное лечение (таблетки)
Больным розацеа системно назначаются:
- антибактериальные препараты, подавляющие активность патогенной микрофлоры;
- ретиноиды – производные витамина A; применяются отдельными курсами в терапии трудноизлечимых форм розацеа;
- сосудостабилизирующие средства, назначаются при частом обострении эритемато-телеангиэктатического подтипа болезни.
Дозировка и длительность приема препаратов строго регламентируются предписаниями врача.
2. Кремы и мази для лечения розацеа
Для сокращения выраженности симптомов назначают также наружные средства местного применения:
- антисептики и дезинфицирующие средства, способствующие сокращению папуло-пустулезных высыпаний;
- топические ингибиторы кальциневрина – подавляют активность медиаторов воспаления, сокращают выраженность эритем;
- ретиноиды.
При розацеа категорически запрещено использование наружных кортикостероидов. При их длительном применении высока вероятность развития стероидной формы заболевания с заметным ухудшением состояния кожи.
3. Аппаратное лечение
Ранее, до появления лазеров, для лечения розацеа применялась только фототерапия. Сейчас же, когда есть более эффективные технологии, мы назначаем IPL Lumecca только 1 пациенту из 10: если болезнь находится на первой стадии, сосуды тоненькие и поверхностные, нужно дополнительно выровнять тон кожи.

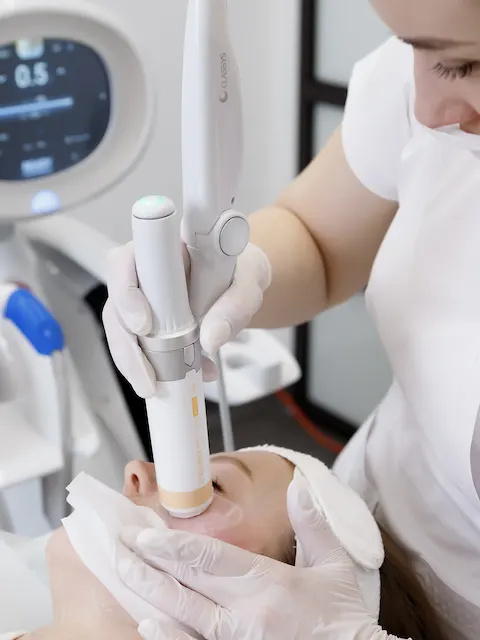
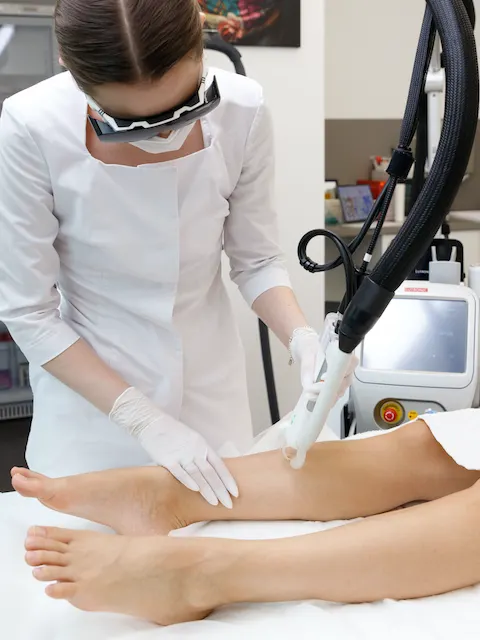
Для устранения сосудистых звездочек, видимых капилляров, а также для снижения покраснения на лице используются специальные сосудистые лазеры: CLARITY II и DERMA V. Платформы обладают высокой безопасностью, благодаря встроенному температурному сенсору, исключающему перегрев кожи во время процедуры. Воздействуя точно на сосуды, лазерный луч «запаивает» их, после чего они рассасываются естественным образом, становясь незаметными глазу.
Помимо точечного удаления сосудов, в лазерах предусмотрены отдельные программы для эффективного лечения розацеа.
Derma V – уникальный аппарат. В нем есть не только неодим 1064 нм, который является эталоном для удаления сосудов, но и «зеленый» KTP лазер 532 нм высокой мощности. Именно благодаря этой технологии мы может снимать проявления розацеа. Derma V буквально лечит кожу: убирает хроническую красноту, воспаления, стимулирует регенерацию. Из-за космической стоимости и узкого предназначения, таких аппаратов всего 2 в России.
врач-косметолог, дерматолог Дарья Михайловна
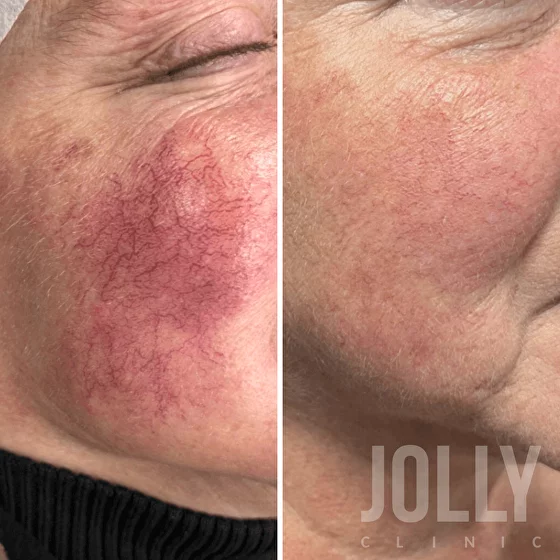
Ускорить естественные процессы восстановления, поддержать баланс микробиома и улучшить качество кожи можно с помощью биоревитализации и плазмотерапии. При правильном подборе препаратов, в комплексе с лазерным лечением, происходит заметное сужение сосудов и уменьшение красноты.
Избавиться от фиматозных образований консервативными методами нельзя. В этом случае показано хирургическое лечение.
Можно ли навсегда вылечить розацеа?
К сожалению, болезнь носит хронический характер, поэтому беспокоящие симптомы не исчезнут раз и навсегда. Однако, 92% пациентов после аппаратной терапии избавляются от внешних проявлений розацеа и уходят в стойкую ремиссию. Если после лечения придерживаться несложных рекомендаций, можно контролировать проявления болезни, снижая риски рецидивов. При склонности к розацеа следует избегать:
- нахождения под солнцем без солнцезащитных средств. УФ-лучи – один из основных триггеров болезни;
- продолжительного пребывания в экстремальных погодных условиях (низкие или высокие температуры, сильный ветер);
- применения гормональных мазей и гелей без предварительного согласования с врачом;
- агрессивных косметологических процедур (химические пилинги, лазерная шлифовка, дермабразия, радиоволновое воздействие), травмирующих эпидермис.
Диета при розацеа
По наблюдениям врачей и самих пациентов, определенные продукты усугубляют тяжесть болезни. Наиболее частыми триггерами являются:
- алкоголь;
- острая пища;
- продукты, содержащие коричный альдегид (например, помидоры, цитрусовые, шоколад);
- горячие напитки;
- кофеин, ваниль, ниацин;
- продукты, богатые гистамином (например, выдержанный сыр, мясные полуфабрикаты).
Обширное клиническое исследование с участием 2063 добровольцев показало: употребление горячего чая трижды в день вызывает риск приливов крови к лицу и, соответственно, высокую вероятность развития розацеа.
Помимо исключения некоторых продуктов, важно также следить за тем, чтобы ежедневное меню было сбалансированным и насыщенным полезными веществами, витаминами и минералами. Определяющим значением для здоровья кожи будет поддержание уровня витамина D, железа, антиоксидантов. А продукты, богатые омега-3 (рыба, икра, печень трески, семена чиа, льна), будут снижать риск развития глазной розацеа.
Как ухаживать за чувствительной и раздраженной кожей
Правильно подобранный уход за проблемной кожей помогает продлить результаты проведенного лечения и поддерживать нормальное состояние в период ремиссии.
Средства для очищения должны быть максимально щадящими, без агрессивных добавок и твердых частиц. Лучше подбирать составы с нейтральным pH, не пересушивающие кожу. При выборе крема обращайте внимание на состав. Натуральные ингредиенты, такие как центелла азиатская, лактобионовая кислота, укрепляют сосуды, восстанавливают микробиом кожи. Желательно использовать кремы из косметических линеек, специально разработанных для кожи, склонной к розацеа.
Обязательно нужно защищать чувствительную кожу от солнца, используя средства SPF 50+. Выбирайте нехимические (минеральные) солнцезащитные кремы, которые содержат диоксид цинка или титана.
Можно ли пользоваться косметикой при розацеа?
Кожа, склонная к розацеа, отличается повышенной чувствительностью, поэтому требует особой внимательности при использовании косметики. Нейтрализовать покраснения помогут специальные продукты с зеленым пигментом. Наносите их как базу под макияж для выравнивания тона и придания лицу естественного, здорового сияния. Такая косметика отличается легкой гипоаллергенной текстурой, не забивает поры, не скатывается и не течет, позволяя уверенно выглядеть в течение дня.
Источники:
- Садыкова Р. Н., Плутницкий А. Н., Мингазов Р. Н., Беспятых Ю. А. К вопросу о распространенности розацеа в различных популяциях с учетом факторов риска, генетической предрасположенности и особенностей организации медицинской помощи // Бюллетень Национального научно-исследовательского института общественного здоровья имени Н. А. Семашко. 2023 (2): 61-68
- Кубанова А. А., Махакова Ю. Б. Розацеа: распространенность, патогенез, особенности клинических проявлений // Вестник дерматологии и венерологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России. 2015 (3): 36-45
- Gallo RL, Granstein RD, Kang S. Стандартная классификация и патофизиология розацеа: обновление 2017, подготовленное экспертным комитетом Национального общества розацеа. J Am Acad Dermatol 2018 Jan 78 (1): 148-155